最新の医療動向から、自院の役割を逆算する
そもそも、「療養病床」の役割とは?
療養病床とは、医療法における5つの病床区分(一般病床・療養病床・精神病床・感染症病床・結核病床)のうちの1つです。
長期にわたって療養を必要とする患者のための病床で、病床面積や医師・看護師・介護職などの配置人数が決められており、2019年現在では次の2つがあります。
一般病床での治療終了後も入院医療を必要とする患者に医療保険でサービスを提供する病床
2.介護療養病床:
要介護認定された患者に介護保険でサービスを提供し、必要に応じて多少の医療が受けられる病床
なお、介護療養病床は2017年3月末で廃止となっており(6年の経過措置あり、2024年3月末まで)、医療療養病床もしくは介護医療院への転換が求められています。
この政策により、介護療養病床を持つ病院は病床転換の意思決定に迫られています。現時点では、その多くが医療療養病床へと転換し、介護医療院は150施設10,028床となっています(2019年3月末現在、介護老人保健施設からの転換含む)。
病院経営の視点から考えると、X病院が療養1を選択するメリットはやはり“単価”にあるでしょう。介護医療院の1日当たりの平均単価が約15,000円なのに対し、療養1の平均単価は約20,000円です。X病院の転換対象病床は30床なので、保険収入だけでも1ヶ月で4,500,000円ほどの差が発生します。介護医療院独立行政法人福祉医療機構の調査によると、介護医療院への転換を検討している医療機関は一定数いるものの、地域の医療ニーズや医療機能の役割・方向性などを見極めている段階にあるとされています。
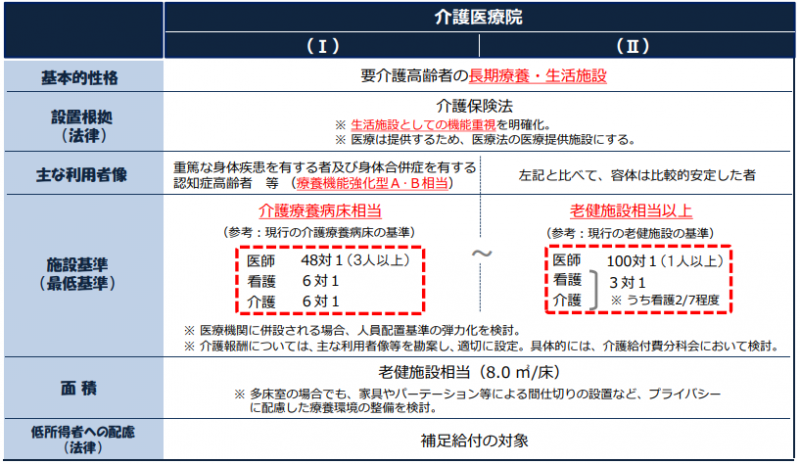
図:「医療機能を内包した施設系サービス」(厚生労働省 介護療養病床・介護医療院のこれまでの経緯より抜粋)
X病院が地域で担っている役割は?
以上の前提を踏まえ、X病院がこの地域で求められている役割を分析していきます。
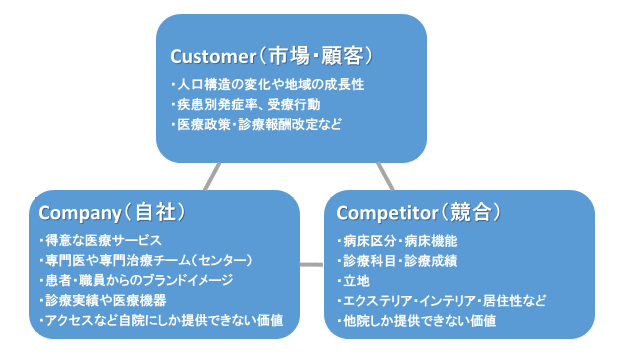
最近では、経営幹部はもちろんのこと、地域医療連携の担当者もマーケティング手法を用いて地域包括ケアシステムにおける自院の立ち位置などを分析しているようです。病院経営は地域の人口動態や診療報酬改定など、世の中全体の変化、つまり「マクロ環境」に大きな影響を受けます。ここではまず、3C分析を用いて考えてみましょう。
3C分析とは「Company(自社)」「Competitor(競合)」「Customer(市場・顧客)」の3つの「C」を分析することで自社(自院)を取り巻く環境を明らかにし、今後の経営戦略を導き出すためのフレームワークです。3者の関係性を明示して、外部要因である市場と競合、そして内部要因である自院を照らし合わせると、自院の強み・弱みが浮かび上がってきます。それぞれ以下のような観点で、情報を洗い出してみましょう。
自院を取り巻く環境について、さらに踏み込んで分析したい場合にはPEST分析が効果的です。PESTとは、「Politics(政治)」、「Economy(経済)」、「Society(社会)」、「Technology(技術)」の4つの頭文字を取ったもので、マクロ環境要因を網羅的に洗い出せるため、後の戦略立案や戦術設計の際にも活躍します。
- 「Politics(政治・法律)」…法改正、規制など
- 「Economy(経済)」…景気動向、賃金動向など
- 「Society(社会)」…人口構造や社会インフラ、流行など
- 「Technology(技術)」…技術革新、ビッグデータ、イノベーションなど
医療機関では、医療政策の動向や働き方改革など
医療機関では、診療報酬改定など
医療機関では、少子・高齢化、医療人材不足、機能分化による地域医療連携、地域包括ケアシステムなど医療を取り巻く社会全体
医療機関では、新治療・新薬の開発、ロボット手術や遠隔診療、AI診断など
情報をどう解釈するか、がポイント
マクロ的な視点から現状と今後予想される展開をある程度つかんだら、その中で自院の立ち位置を捉えてみましょう。それにはSWOT分析が有効です。SWOT分析とは「強み(Strength)」、「弱み(Weakness)」、「機会(Opportunity)」、「脅威(Threat)」の頭文字から命名されたフレームワークで、自院が置かれている環境をチャンスと課題の両面から整理するのに役立ちます。SWOT分析のマトリックスの軸は、上段が「自院がコントロール可能な内部環境」、下段が「コントロール不可能な外部環境」です。3C分析やPEST分析の結果をもとに、下図のように情報を整理してみましょう。最終的にはこうして集めた事実を解釈して事業戦略を立てていきます。

環境分析を行う際のポイントは、たとえば上の図で言えば「介護療養病床の廃止」などといった表層的な事象にとらわれすぎないことです。一見、脅威のように思える問題も見方を変えれば改善の機会と捉えられる場合や、自院の強みだと思っていたことが実は別の課題につながっていた、というケースは少なくありません。多面的な視点から、事実の奥に潜む本質を見極める必要があります。
また、こうした分析は一度で終わりではなく、定期的に取り組むことが望ましいです。医療を取り巻く環境は常に変化しています。過去の分析に基づいた戦略に固執すれば現状を見誤る危険もありますから、医療情勢や地域のニーズ、現場の変化に対して常にアンテナを張り、必要に応じて見直しやアップデートを繰り返すことが大切です。
もしフレームワークを使ったことがない、あるいは使い慣れていなくて不安、という場合は自分一人ではなく、同僚などと一緒に取り組んでみるのもいいでしょう。複数名で取り組むことで、自身では思いつかないような新たな視点が得られたり、分析を通して自院の課題に対する認識合わせができたりという効果も期待できます。
「脅威」にはどのような対策を打つべきか?
経営判断の根拠が見えてきたところで、ひとつ、組織の改善策も考えてみたいと思います。X病院の場合、SWOT分析の「脅威」の中で挙げているように、組織力の不安定さや看護師の退職が懸念点となるため、事務長としてはメンバーのモチベーションを把握する必要がありそうです。ここで役に立つのが「衛生要因と動機付け要因」という考え方です。片方だけに満足していても十分なパフォーマンスが発揮できないため、同時に目を向けることが必要です。
職場の人間関係や業務環境、報酬など、満たされないことでモチベーションを下げるもの
2.動機付け要因:
評価や成長、達成感など満たされることでモチベーションを上げるもの
X病院の看護師の場合、次のような項目が考えられるかもしれません。

やる気を引き出すには衛生要因が満たされるだけでは不十分で、動機付け要因が働く必要があります。一方、動機付け要因だけを増やしても、衛生要因が満たされていなければ、従業員の不満は高まっていきます。言い換えれば、衛生要因を一定満たすことは、やる気を引き出すための前提条件ということです。
病院では2年に1度の診療報酬改定により、職員の働き方も大きな影響を受けます。たとえば施設基準を満たすための人員配置や日々のカンファレンスの実施、医療文書の適切な管理・運用など、業務との関わりが密接であるがゆえに職員に“負の衛生要因”が形成されやすい環境と言えます。だからこそ、トップダウンの一方的なマネジメントではなく現場の声を反映した運営で負の衛生要因をなるべく取り除く必要があります。X病院ならば以下のような取り組みが考えられます。
- 看護師A・Bの意見を反映し一部効率化やタスクシフティングをはかる
- 会議体を整備し師長・主任以下・実働職員それぞれの階層で意見を吸い上げる
- 若手看護師にも個別にヒアリングを実施する
- クリニカルラダーなど客観的教育指標を用いてキャリアパスを明示する
ただし前述したように、職員のモチベーションが低い状態で衛生要因のみ満たしても、やる気を引き出すことは難しいです。そこで、動機付け要因強化の取組みが必要になります。たとえば管理者・経営幹部がベテラン看護師に対する承認をしっかり言語化し当事者に伝える、新たなスキル習得のため研修への参加を支援するなど、エンパワーメントや自己成長を促すことが肝要です。事務職は決定事項を通達するだけでなく、それぞれの取組みを主導あるいはサポートして、職員の自発的な運営体制を構築していきましょう。
どうすれば職員の理解を得られるのか?
個人的には、「全床療養1へ転換」という理事長の決断は一定の妥当性があると考えています。X病院は既に50床の医療療養1を有しており、十分に運営ノウハウを持ち合わせています。また、長年地域に根ざし、その存在意義も周辺の医療機関や地域住民から認められていることが見てとれます。今回の病床転換は、医療療養2・介護療養を持つ多くの医療機関が選択してきた手段と言えるでしょう。
一方で、いくつか気になる点もあります。
まず、受け入れ対象患者の変更について。これまで医療療養2の病床で受け入れていた軽度の患者が対象から外れれば、近隣の急性期病院の退院患者や、介護老人保健施設をはじめとした施設入所者の動きにも少なからず影響を与えることが予測されます。周辺施設との信頼関係を保つためにも丁寧な周知・調整が求められるでしょう。また、もともと入院していた軽度患者の退院支援を上手く進められなかった場合、患者にとっては“追い出された”という印象が強いです。口コミを含め、地域内で評価を下げてしまうリスクも考慮しておく必要があるでしょう。
また、病棟看護師の反発にも注意が必要です。発言力のあるベテラン看護師がいるのはX病院の強みであり、そのリーダーシップにより組織活動の促進が期待されます。しかしその反面、ベテラン看護師の退職がトリガーとなり、大量離職を招く恐れも。医療療養1は一般病棟に劣らない業務量であり、看護師A・Bはその忙しさを知っているからこそ、反発を強めている可能性があります。きちんと理解を得る努力をしなければ不満は解消されないでしょう。
重症患者の増加に際しては、職員に対する教育が不可欠です。本ケースの場合、看護師A・Bは生え抜きの職員であり、外部の情報には明るくありません。院内研修の開催などを通して現代の医療情勢や同規模病院の全国的なベンチマークといった実情をもとに病床転換の必要性を伝えるのも有効だと思います。
私自身が病床転換を数度経験する中で大切にしていたのは、こちらの意図を丁寧に伝えるだけでなく、なるべく現場に寄り添って不満を受け止めるということです。たとえば足しげく病棟に通い医療情勢についてプレゼンテーションしたり、病棟に仕事を持ち込み、作業しつつ職員の声を聞き取る環境を作ったりもしました。病棟職員にとっては邪魔だったかもしれませんが(笑)、そうすると不安の声が自然と耳に入ってきますし、不満が発生したらその場で意見を聞くなどの対応ができるため、信頼関係構築という意味でも効果的だったように思います。
<編集:小野茉奈佳・角田歩樹>
経営層の鶴の一声、その判断は正しいのか【ケース編】:病院経営ケーススタディーvol.2












