医師の時間外労働規制がついに2024年4月から始まりました。「医師の働き方改革」として、各医療機関には自院で働く医師の労働時間の把握、労働時間の削減への取り組みが求められています。
ここでは「医師の働き方改革の概要」「医療機関が対応すべきポイント」はもとより、医師の働き方改革が始まった経緯や制度理解のポイント、違反した際の罰則など、「医師の働き方改革」に関する項目を網羅的に解説します。

記事監修:木野本
瑛利子
(きのもと・えりこ)
弁護士・弁護士法人パートナーズ法律事務所所属
大学卒業後は報道局AD・報道記者として放送局に勤務。困っている人を最後までサポートしたいという思いから弁護士に転身、現在は3人の子どもを育てながら、多くの方々の法的トラブルに向き合い、解決のお手伝いをしています。
主な担当業務は、一般民事事件(家事事件、労働事件、交通事故 等)や中小企業法務。
目次
- 医師の働き方改革における時間外労働規制のポイント
- 医師の追加的健康確保措置
- 連続勤務時間制限・勤務間インターバル・代償休息
- 面接指導・就業上の措置
- 違反した際の「罰則」:罰金以上に地域や医師からの信頼低下が深刻
- 医師の追加的健康確保措置
- 医療機関が対応すべき「医師の労働時間」の把握
- 働き方改革における医師の労働時間の削減
- 病院における医師の働き方改革の好事例
- 仁寿会加藤病院(島根県):変形労働時間制の導入で、医師の有休取得率の向上を促進
- 函館五稜郭病院(北海道):部下が上司を評価!“管理職の意識改革”で医師の働き方改革を推進
- 公立学校共済組合 東海中央病院(岐阜県):職種の垣根を越えたチームで時間外労働を削減
- 倉敷中央病院(岡山県):24時間体制の救急を無理なく回すシフト制や医療情報のDX化
- 高槻病院(大阪府):患者の状態に合わせてタスク・シフト/タスクシェアを実践
- 病院における医師の働き方改革の好事例
医師の働き方改革とは:医師の長時間労働を是正して、医師の心身の健康を確保する取り組み
医師の働き方改革とは、「安心・安全な医療を提供するために、医師の長時間労働を是正して、医師の心身の健康を確保しよう」という一連の制度のことを指します。
・勤務する医師が長時間労働となる医療機関における医師労働時間短縮計画の作成
・都道府県知事による、地域医療の確保や集中的な研修実施の観点からやむを得ず高い上限時間を適用する医療機関の指定
・当該医療機関における健康確保措置(面接指導、連続勤務時間制限、勤務間インターバル規制等)の実施
など、各医療機関は自身の水準に応じて、医師の勤務時間の把握と調整に取り組むことが求められています。
医師の働き方改革の経緯
なぜ医師の働き方改革が必要なのか:過労死ラインを超える医師が約4割
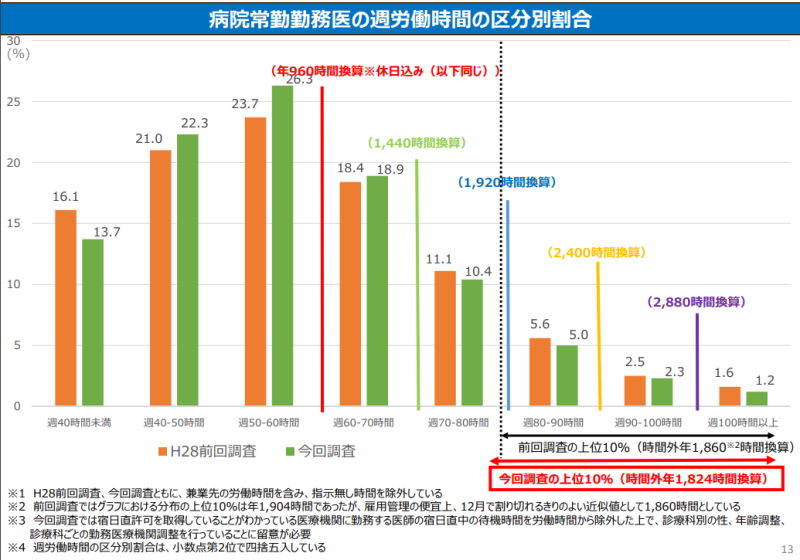
「令和元年 医師の勤務実態調査」によれば、病院に勤めている常勤勤務医の約4割が「過労死ライン」と言われる月80時間以上の残業をしており、その倍の160時間を超える人も約1割います。つまり、病院の常勤医師は長時間労働が常態化しており、過労死を含む労災事故が起こってもおかしくない状況だと言えるでしょう。
そして、こうした長時間労働による疲労の蓄積や睡眠不足は、医療過誤の温床にもなり得ます。医師の健康、そして医療の安全性を確保するために、医師の働き方改革が求められているのです。
医師の働き方改革のスケジュール:2024年4月から施行
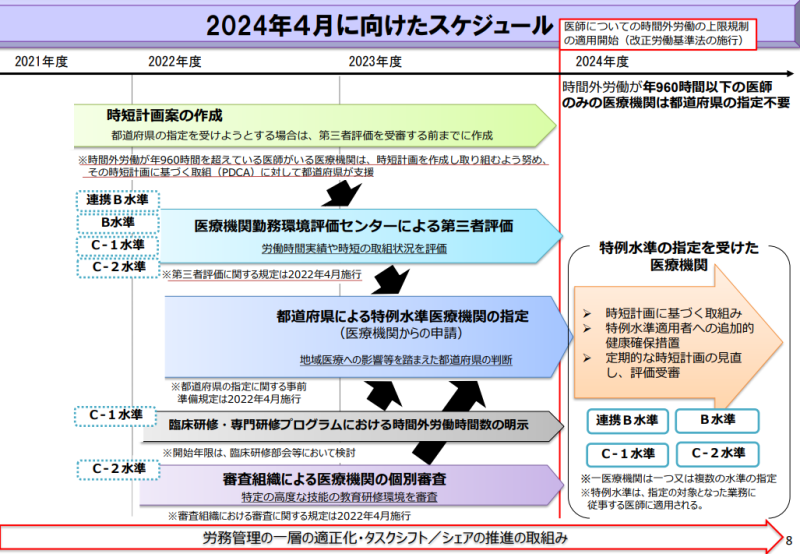
2021年5月28日に医師の働き方改革を進めるため、「良質かつ適切な医療を効率的に提供する体制の確保を推進するための医療法等の一部を改正する法律」が公布されました。医師の時間外労働の上限規制等は2024年4月から順次施行されています。
後述する各医療機関は2023年度中に医師労働時間短縮計画を策定し、医療機関勤務環境評価センターによる第三者評価を受審を完了させことが求められていました。
医師の働き方改革に関する支援・相談窓口
医師の働き方改革を進めるうえで、医師労働時間短縮計画や宿日直許可申請など各種提出書類の作成や申請手続きが必要になります。その際の説明や助言を求められる国の公的機関が、「医療勤務環境改善支援センター」「労働基準監督署」です。いずれも無料で相談できるうえ、公的機関のため回答の信頼性が高い点もメリットです。しかし、相談が殺到することで電話がつながりにくかったり回答に時間がかかったりするデメリットもあります。
- 医療勤務環境改善支援センター(勤改センター):各都道府県に1箇所ずつ設置されており、制度や申請手続きに関する説明・助言が受けられます。医療機関の勤務環境改善支援機関のため、基本的な制度の仕組みなどから質問できます。
- 厚生労働省 労働基準監督署:実際の監督署への提出書類や申請手続きに関する説明・助言が受けられます。
医師の働き方改革を推進するにあたり、そもそもの就業規則や雇用契約を見直す必要が出てくる場合があります。そのような時は社会保険労務士に相談するとスムーズです。
・関連記事(エムスリーキャリアが開催した社労士セミナーレポート)
医師の働き方改革で見直したい「雇用契約」―法令違反や未払い残業代へのリスクヘッジ
医師の働き方改革の進め方についての悩みがある際は、エムスリーキャリアのような医療機関の経営支援事業をもった企業に相談するのも一手です。
・関連記事(エムスリーキャリアに所属するキャリアコンサルタントによる対談)
医師の働き方改革で変わる、医療機関のベストアプローチとは
医師の働き方改革における時間外労働規制のポイント
時間外労働の原則:月100時間、年間720時間が境界線
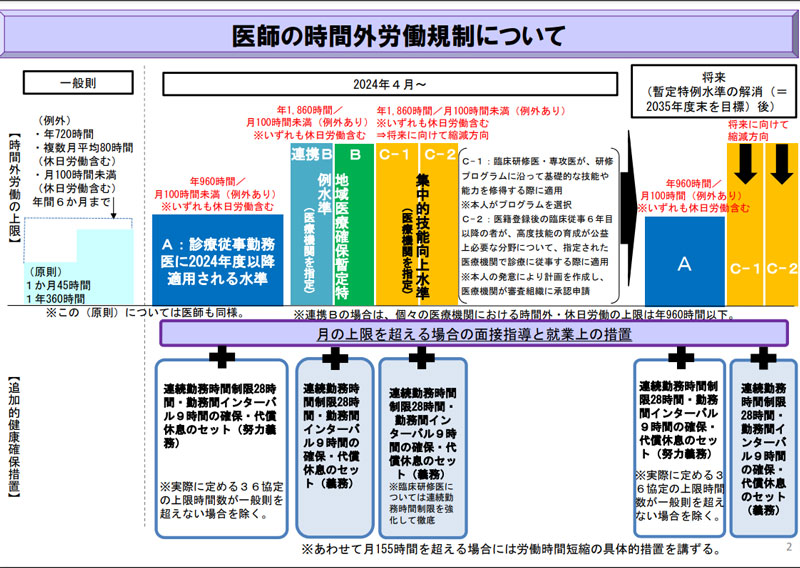
労働基準法により時間外労働は月45時間、年360時間まで(特別条項付きの36協定を締結している場合は、月100時間、年720時間まで)と定められています。この上限規制は2019年4月1日(中小企業は2020年4月1日)から施行されており、医療機関においても医師以外の医療従事者には既に適用されています。ただし、医師は業務の特殊性から5年間の猶予が設けられており、これまで規制の対象外となっていました。しかし、その猶予も2024年3月末で期限を迎え、現在は医師にも時間外労働の規制が適用されるようになりました。
医師の時間外労働規制の水準がA・B・Cと分かれている理由
医師にも時間外労働の上限規制が適用されるようになりますが、上限規制を一律に設定すると大学病院をはじめとした一部の病院では医療サービスの維持が出来なくなる可能性があります。そこで設けられたのが、「A・B・C水準」です。
ただし、誤解してはいけないのがB・C水準はあくまで暫定的な措置という点です。B水準は2035年度末に終了目標が立てられており、C水準についても「将来に向けて縮減していく」と明記されています。また、A水準以外の各水準は、指定を受けた医療機関に所属するすべての医師に適用されるわけではなく、指定される業務に従事している医師のみが対象である点にも注意しましょう。
あくまでB・C水準は急激な変化により適切な医療サービスが提供できなくなることを防ぐ暫定的な水準であり、医療機関は原則として「A水準」を目指すことが求められているのです。
時間外労働規制のA・B・C水準の要件
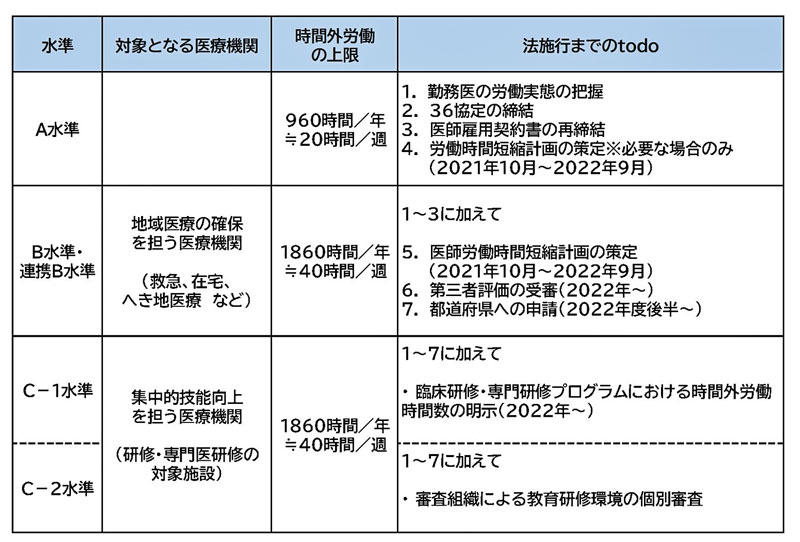
では、具体的にA・B・C水準の要件を見ていきましょう。各要件は、2020年12月に「医師の働き方改革の推進に関する検討会 中間とりまとめ」の中で、次の表の通り示されました。
A水準
後述するB・C水準の医療機関を除く、すべての医療機関に求められているのがA水準です。
- 【A水準の時間外労働の上限】
- 労働時間は原則1日8時間(週40時間)、これを超える場合は36協定の締結が必要
- 36協定を締結している場合、勤務医の時間外労働の上限は月100時間未満(年960時間未満)
- 時間外労働が月100時間を超える場合は、追加的健康確保措置を実施
B水準(地域医療確保暫定特例水準)
B水準は「地域医療確保暫定特例水準」と呼ばれ、地域医療提供体制の確保の面から、医師の労働時間がやむを得ずA水準を超えてしまう場合に指定される水準です。また、主たる勤務先での時間外労働時間は960時間未満であるものの、兼業・副業先での労働時間を合計するとA水準を超えてしまう場合には「連携B水準」の指定を受ける必要があります。この連携B水準を適用するためには、都道府県が「医師の派遣を通じて地域医療提供体制を確保するための役割を果たしている医療機関」として指定している必要があります。
- 【B水準の時間外労働の上限】
- 時間外労働時間が月100時間未満、最大で年1860時間未満
- 時間外労働が月100時間を超える場合は、追加的健康確保措置を実施
B水準の指定要件
以下のすべての要件に該当する必要があります。
- 医療機能が次の類型のいずれかに該当すること
- 三次救急医療機関
- 二次救急医療機関かつ「年間救急車受入台数1,000台以上または年間での夜間・休日・時間外入院件数500件以上」かつ「医療計画において5疾病5事業の確保のために必要な役割を担うと位置づけられた医療機関」
- 在宅医療において特に積極的な役割を担う医療機関
- 公共性と不確実性が強く働くものとして、都道府県知事が地域医療提供体制の確保のために必要と認める医療機関
- 特に専門的な知識・技術や高度かつ継続的な疾病治療・管理が求められ、代替することが困難な治療を提供する医療機関
- 36協定において年960時間を超える時間外・休日労働に関する上限時間の定めをすることがやむを得ない業務が存在すること
- 都道府県医療審議会の意見聴取
- 医師労働時間短縮計画案の策定
- 医療機関勤務環境評価センターによる評価の受審
- 労働関係法令の重大・悪質な違反がないこと
連携B水準の指定要件
以下のすべての要件に該当する必要があります。
- 医師の派遣を通じて、地域の医療提供体制を確保するために必要な役割を担う医療機関であること
- 36協定において年960時間以内の時間外・休日労働に関する上限時間の定めをしているが、副業・兼業先での労働時間を通算すると、時間外・休日労働が年960時間を超えることがやむを得ない医師が勤務していること
- ~6. B水準の指定要件と同様
C水準(集中的技能向上水準)
医師の労働時間が減少することで、医師の診療経験が減り学習・研鑽の意欲に応えられない、ひいては国の医療水準の維持・発展が滞る恐れがあります。こうした事態を防ぐため、技能向上のために集中的な診療を必要とする医師向けの「C水準」が設けられました。C水準には以下の2つの類型があります。
・C-1水準:臨床研修医・専攻医が、研修プログラムに沿って基礎的な技能や能力を修得する場合
・C-2水準:医籍登録後の臨床従事6年目以降の者が、高度技能の育成が公益上必要な分野について、指定された医療機関で診療に従事する場合
- 【C水準の時間外労働の上限】
- 時間外労働が月100時間未満、最大で年1860時間未満
- 時間外労働が月100時間を超える場合は、追加的健康確保措置を実施
C-1水準の指定要件
以下のすべての要件に該当する必要があります。
- 都道府県知事により指定された臨床研修プログラムまたは日本専門医機構により認定されたプログラム/カリキュラムの研修機関であること
- 36協定において年960時間を超える時間外・休日労働に関する上限時間の定めをしていること
- ~6. B水準の指定要件と同様
C-2水準の指定要件
以下のすべての要件に該当する必要があります。
- 対象分野における医師の育成が可能であること
- 36協定において年960時間を超える時間外・休日労働に関する上限時間の定めをしていること
- ~6. B水準の指定要件と同様
「A・B・C水準」に関連する質問
-
時短計画は医師ごとではなく、診療科ごと、もしくは病院ごとでの提出になります。
-
可能です。診療科としてはA水準という判定でも、お1人だけスキルの高い先生がいらっしゃって地域に必要とされている、などのケースが想定されます。
-
特例水準の指定を希望する医療機関は、計画的に労働時間短縮の取組を進めるための労働時間短縮計画(案)を作成し、医療機関勤務環境評価センター(評価センター)にて計画内容を含めた労働時間短縮の取組の評価を受ける必要があります。評価センターによる評価結果の受領後、医療機関は、当該評価結果と指定に関係する各種申請書類(下記参照)を揃えて所管の都道府県へ申請することになります。なお、特例水準の指定申請にあたっては、各都道府県に設置されている「医療勤務環境改善支援センター」が指定申請にあたっての支援を行っています。
〈指定申請に関係する主な必要書類〉 ・医療機関勤務環境評価センターの評価結果 ・令和6年4月以降を計画の対象とした労働時間短縮計画の案 ・各水準の指定に関係する業務があることを証する書類 ・追加的健康確保措置(勤務間インターバル、面接指導)を実施する体制が整備されていることを証する書類 ・送致等の法令違反がないことを誓約する書類 ・厚生労働大臣の確認を受けたことを証する書類(C-2 水準のみ)
出典:厚生労働省 医師の働き方改革に関するFAQ
-
特定労務管理対象機関において、指定内容に関する業務の変更がある場合には、あらかじめその医療機関に勤務する医師その他関係者の意見を聴いて、時短計画の見直しのための検討を行います。そこで必要な変更を加えるとともに、改めて評価センターの評価を受けた上で、この評価結果等関連書類を準備し、都道府県知事の承認を得る必要があります。
出典:厚生労働省 医師の働き方改革に関するFAQ
医師の追加的健康確保措置
医師は人の命に携わるという業務の特殊性から、一般的な時間外労働の上限を超えて働かざるを得ないケースがあります。ただし一定の場合には、医師の健康と医療の安全性を確保するために「追加的健康確保措置」を実施する必要があります。
連続勤務時間制限・勤務間インターバル・代償休息
A水準以外の医療機関は、「連続勤務時間制限」「勤務間インターバル」「代償休息」を実施することが義務付けられています(A水準の医療機関は努力義務)。
「連続勤務時間制限」とは、その名の通り連続で勤務できる上限のこと。「宿日直許可(後述)」を受けている場合を除き28時間までとされています。また、「勤務間インターバル」として24時間の中で日勤と次の勤務までに9時間の休憩時間を確保することが求められています(当直もしくは当直明けの日を除く)。
そして、連続勤務時間制限も勤務間インターバルも実施できなかった場合には、「代償休息」として対象となった労働時間について、時間休の取得もしくは勤務間インターバルの延長を実施する必要があります。
この代償休息は、医師の疲労回復に効果的な休息を与える目的から、以下の点に留意することが求められています。
- 【代償休息の留意点】
- 勤務間インターバルの延長は、睡眠の質と量の向上につながるものであること
- 代償休息は翌月末までにできる限り早く付与すること
- オンコールからの解放、シフト制の厳格化など仕事から切り離された状態にすること
「連続勤務時間制限・勤務間インターバル・代償休息」に関する質問
-
オンコール待機中に求められる義務態様は、医療機関ごと、診療科ごとに様々であり、
・呼び出しの頻度がどの程度か、
・呼び出された場合にどの程度迅速に病院に到着することが義務付けられているか、
・呼び出しに備えてオンコール待機中の活動がどの程度制限されているか
等を踏まえ、オンコール待機時間全体について、労働から離れることが保障されているかどうかによって、労働時間に該当するか否かが個別具体的に判断されることになります。出典:厚生労働省 医師の働き方改革に関するFAQ
-
分単位での付与も可能ですが、例えば、15 分や 30 分、1時間単位で切り上げて付与する等、効果的な代償休息付与や事務の簡便性に資すると考えられる方法で付与方法を検討いただくことも可能です。
ただし、実際に労働をさせた時間を下回る方法で付与することは認められません。なお、こうした代償休息の付与方法については、就業規則等の適切な方法で定めることが求められます。
出典:厚生労働省 医師の働き方改革に関するFAQ
-
緊急を要する一定の場合においては、やむを得ないものとして労働に従事させることは可能です。ただし、勤務間インターバル中にやむを得ない理由により発生した労働に従事した場合には、管理者はその労働時間に相当する時間分を代償休息として事後的に付与する必要があります。
出典:厚生労働省 医師の働き方改革に関するFAQ
-
追加的健康確保措置は医療法で実施が義務づけられているため、医療機関が所在する都道府県が、医療法第25条第1項に基づき実施する立入検査(原則毎年1回実施)において、関係書類の確認等により面接指導、勤務間インターバル等の追加的健康確保措置が適切に実施されているかを確認し、必要に応じて、指導等が行われる場合があります。
出典:厚生労働省 医師の働き方改革に関するFAQ
面接指導・就業上の措置
すべての水準の医療機関において、当月の時間外・休日労働時間が100時間に到達する前に面接指導を実施し、睡眠や疲労の状況を確認することが求められています。なお、面接指導を実施する医師には次の点に留意する必要があります。
- 【面接実施医師の留意点】
- 長時間労働の医師の面接指導に必要な知見に係る講習を受講していること
- 面接指導対象医師の勤務先の管理者ではないこと
面接指導を受けた医師の健康状態に応じて、就業上の措置を行う必要があります。具体的には、「当直・連続勤務の制限もしくは禁止」「就業内容や場所の変更」「就業日数の制限」「休業」など、面接実施医師の意見を踏まえて管理者が実施します。
出典:厚生労働省「長時間労働の医師への健康確保措置に関するマニュアル」 「医師の働き方改革 面接指導実施医師養成ナビ」
「面接指導」に関する質問
-
面接指導対象医師に相当の疲労が認められた場合は、面接指導実施医師から睡眠や休息等に関する助言や保健指導を行います。また、面接指導実施医師が就業上の措置が必要と判断する場合には、医療機関の管理者へ意見を述べていただくことになりますので、管理者は面接指導実施医師の意見を踏まえ、労働時間の短縮や宿直回数の削減等、必要に応じて就業上の措置を講じる必要があります。
出典:厚生労働省 医師の働き方改革に関するFAQ
-
面接指導実施医師となるためには以下2つの要件を満たす必要があります。
・ 面接指導対象医師が勤務する病院又は診療所の管理者でないこと
・ 医師の健康管理を行うのに必要な知識を修得させるための講義を修了していること
このため、産業医ではなくとも、上記2つの要件を満たさす場合は、面接指導実施医師として面接指導を実施することができます。また、産業医であっても、上記2つの要件を満たさなければ、面接指導実施医師として面接指導を実施することはできません。出典:厚生労働省 医師の働き方改革に関するFAQ
違反した際の「罰則」:罰金以上に地域や医師からの信頼低下が深刻
所属する医師が時間外労働の上限を超えてしまった場合は、一般企業と同様に、労働基準法141条により、6ヶ月以下の懲役または30万円以下の罰金が科せられます。「30万円以下の罰金」と聞くと、大した損害ではないと感じる方がいらっしゃるかもしれません。しかし、法令違反をした医療機関は公表される場合があるため、地域住民や従業員から信用を失い、経営に甚大な影響を与える恐れがあります。
金額の多寡ではなく、自院の信用を守るという点でも働き方改革のルールに則る必要があるでしょう。
・関連記事
医師の働き方改革の罰則とは?時間外労働の上限規制違反の代償
医療機関が対応すべき「医師の労働時間」の把握
医師の働き方改革に向けた具体的なアクションは、まず「医師の労働時間の把握」そして「医師の労働時間の削減」です。しかし、医師は当直や自己研鑽など労働時間に該当するかどうかの判断が難しいものがあるほか、副業・兼業をしている医師も多く、労働時間を把握するだけでも一筋縄ではいきません。それぞれ労働時間に該当する例、労働時間に該当しない例をみてみましょう。各種労働時間の取り扱いについては、「当直・アルバイト・自己研鑽は医師の働き方改革でどう扱う?労働管理のポイント解説」も合わせてご覧ください。
一般的な労働時間の判断基準
- 使用者の指示により、就業を命じられた業務に必要な準備行為(着用を義務付けられた所定の服装への着替え等)や業務終了後の業務に関連した後始末(清掃等)を事業場内において行った時間
- 使用者の指示があった場合には即時に業務に従事することを求められており、労働から離れることが保障されていない状態で待機等している時間(いわゆる「手待時間」)
- 参加することが業務上義務づけられている研修・教育訓練の受講や、使用者の指示により業務に必要な学習等を行っていた時間
出典:厚生労働省「労働時間の適正な把握のために使用者が講ずべき措置に関するガイドライン」
当直に関する労働時間の判断基準:労働時間から除外できる、医師の働き方改革の”キモ”
いわゆる寝当直から夜通し業務に従事するケースまでさまざまであり、医師の労働と切っても切り離せない「当直」。労働時間の判断基準として重要なポイントは次の2点です。
- 労働密度がまばらであり、労働時間規制を適用しなくとも必ずしも労働者保護に欠けることのない一定の断続的労働である
- 労働基準監督署長の宿日直許可を受けている
上記を満たす場合は、当直を労働時間から除外することができます。つまり、実態として寝当直に近い状態だったとしても、宿日直許可を受けていない場合は労働時間としてカウントされることに注意が必要です。
「医師の労働時間の把握」に関連する質問
-
主たる勤務先の法定労働時間である1日8時間・週40時間を超えるものが「時間外」となります。そのため、日勤でも超過した時間は「時間外労働」に該当します。また、副業・兼業先の労働時間も「時間外労働」として計上します。
-
理事長や院長の場合は、原則的に労働基準法上の管理監督者に該当すると考えられるため労働時間管理の対象外となります。研修医はC-1の基準に該当するため、労働時間管理の対象となります。
なお、患者への診察を直接の目的とする業務を行わない者、たとえば産業医、検診センターの医師、裁量労働制(大学における教授研究等)が適用される医師は、一般の労働者と同様の基準(特別条項の締結があっても年720時間、月100時間未満、複数月平均80時間以下、月45時間超は6回まで)が適用されます。
-
病院からの指示で給与が発生している場合は労働時間としてのカウントが必要になります。
-
医師本人の自己申告等が必要です。副業・兼業先の労働時間を把握し、その労働時間と自院での労働時間を通算して、労働時間を管理する必要があります。このため、副業・兼業先の勤務予定や労働時間を把握するための仕組み作りが重要です。
出典:厚生労働省 医師の働き方改革に関する FAQ
宿日直許可について
宿日直許可は医療機関全体ではなく、「所属診療科」「職種」「時間帯」「業務の種類」などを限定して申請することが可能です。以下のような業務であれば「軽度又は短時間の業務」とみなされ、宿日直の許可が認められます。
宿日直の許可基準
- 通常の勤務時間の拘束から完全に解放された後のものであること。通常の勤務時間終了後もなお、通常の勤務が継続している間は、宿日直の許可の対象とはならない
- 宿日直中に従事する業務は特殊の措置を必要としない軽度または短時間の業務に限ること(例えば以下の業務等をいう)
- 医師が、少数の要注意患者の状態の変動に対応するため、問診等による診察等(軽度の処置を含む。以下同じ)や、看護師等に対する指示、確認を行う
- 医師が、外来患者の来院が通常想定されない休日・夜間(非輪番日など)において、少数の軽症の外来患者や、かかりつけ患者の状態の変動に対応するため、問診等による診察等や、看護師等に対する指示、確認を行う
- 宿直の場合には、夜間に十分睡眠がとり得ること
- 上記以外に、一般の宿日直許可の際の条件を満たしていること
出典:厚生労働省「医師の宿日直許可基準・研鑚に係る労働時間に関する通達」
・関連記事
医師の働き方改革で関心が高まる「宿日直許可」とは?
「宿日直許可」に関連する質問
-
地域医療を守るため、基本的に労働基準監督署は協力的なケースが見られます。ただし弊社のヒアリングによると、都道府県、または担当者によって対応の仕方が異なることがわかっています。基本的には親身に相談に乗っていただけるはずなので、現在の事実を一度ありのままにご相談いただくことをおすすめいたします。
-
宿日直許可が取れている医療機関の方が、医師に紹介はされやすいです。今後、医師からも「宿日直許可が取れている医療機関に限る」という要望をいただくケースも想定されます。
-
宿日直許可を得た宿日直について、24時間を経過するまでに連続して9時間以上従事する場合には、9時間の連続した休息が確保されたものとみなし、勤務間インターバルに充てることができます。
ただし、9時間未満の場合は勤務間インターバルとみなすことはできず、別に9時間の連続した休息を確保する必要があります。
出典:厚生労働省 医師の働き方改革に関するFAQ
-
全科目が宿日直許可の対象という状態が明らかであれば病院全体での取得になります。ただし、記載の方法は診療科ごとになる可能性もあります。管轄の労働基準監督署にご確認ください。
自己研鑽に関する労働時間の判断基準:上司からの指示かどうかがポイント
これまで医師が自らの知識の習得や技能の向上を図るために行う学習、研究等については、労働時間に該当するかどうか明確でないケースがありました。医師の研鑽に係る労働時間の該当性の考え方のポイントは以下の通りです。
所定労働時間内の研鑽の取り扱い
所定労働時間内に医師が使用者に指示された勤務場所(院内等)で研鑽を行う場合は、当然ながら労働時間としてカウントされます。
所定労働時間外の研鑽の取扱い
所定労働時間外に行う医師の研鑽について、診療等の本来業務と直接の関連性がなく、上司の明示・黙示の指示によらずに行われる場合は、在院していても一般的に労働時間には該当しません。
一方、上司の明示・黙示の指示により行われるものである場合には、所定労働時間外に行われるものであっても一般的に労働時間に該当します。
とはいえ、所定労働時間外の自己研鑽について、上司の明示・黙示の指示によらずに自発的に行われるケースが少なくありません。そのため、自己研鑽の実態に応じて適切に労働時間を判断できるよう、研鑽の類型ごとに基本的な考え方が示されています。
一般診療における新たな知識、技能の習得のための学習
・自己研鑽の具体的内容
診療ガイドラインについての勉強、新しい治療法や新薬についての勉強、自らが術者等である手術や処置等についての予習や振り返り、シミュレーターを用いた手技の練習など
・自己研鑽の労働時間該当性
一般的に労働時間に該当しないと考えられます。ただし、診療の準備又は診療に伴う後処理として不可欠なものは労働時間に該当します
博士の学位取得のための研究・論文作成や、専門医取得のための症例研究・論文作成
・自己研鑽の具体的内容
学会や外部の勉強会への参加・発表準備、院内勉強会への参加・発表準備、本来業務ではない臨床研究に係る診療データの整理・症例報告の作成・論文執筆、大学院の受験勉強、専門医の取得や更新に係る症例報告作成・講習会受講など
・自己研鑽の労働時間該当性
業務上必須ではない行為を、自由な意思に基づき、所定の労働時間外に、自ら申し出て、上司の明示・黙示による指示なく行う時間については、一般的に労働時間に該当しません。ただし、次のようなケースでは労働時間に該当します。
- 研鑽の不実施により就業規則上の制裁等の不利益が課されていて、その実施を余儀なくされている場合
- 研鑽が業務上必須である場合
- 業務上必須でなくとも上司が明示・黙示の指示をして行わせる場合
手技を向上させるための見学
・自己研鑽の具体的内容
手術・処置等の見学の機会の確保や症例経験を蓄積するための、所定労働時間外での見学(見学の延長上で診療や補助を行う場合を含む)
・自己研鑽の労働時間該当性
業務上必須ではない見学を、自由な意思に基づき、所定の労働時間外に、自ら申し出て、上司の明示・黙示による指示なく行う時間については、一般的に労働時間に該当しません。ただし、見学中に診療を行った場合については、当該診療を行った時間は、労働時間に該当すると考えられ、また、見学中に診療を行うことが慣習化、常態化している場合については、見学の時間全てが労働時間に該当します。
出典:厚生労働省「医師の宿日直許可基準・研鑚に係る労働時間に関する通達」
副業・兼業先(アルバイト)の労働時間の通算
医師は主たる勤務先のほか、副業・兼業をするケースが珍しくありません。一般的にはそれぞれの勤務先の労働時間が通算されますので、所属医師の副業・兼業での労働時間についても把握する必要があります。
出典:厚生労働省「副業・兼業の場合における労働時間管理に係る労働基準法第 38 条第1項の解釈等について」
・関連記事
当直・アルバイト・自己研鑽は医師の働き方改革でどう扱う?労働管理のポイント解説
「副業・兼業」に関連する質問
-
移動時間は、各職場に向かう通勤時間であり、労働時間に該当しないため勤務間インターバルに含むことは可能です。
一方、遠距離の自動車の運転等により休息がとれない場合も想定されることから、そのような場合には、別に休息時間を確保するために十分な勤務間インターバルを確保する等の配慮が必要になります。
出典:厚生労働省 医師の働き方改革に関するFAQ
-
医療機関の管理者は、所属医師からの自己申告等に基づき、副業・兼業先での労働時間を把握する必要があります。そのためには、各医療機関で事前に自己申告等のルールや手続きを明確化しておく必要があります。ご質問のような場合には、自己申告のルールや手続きがきちんと運用されているかを確認し、必要に応じて副業・兼業先にもご協力をいただきながら、労働時間の把握を徹底する必要があります。
なお、労働者からの申告等がなかった場合には労働時間の通算は要せず、また、労働者からの申告等により把握した他の使用者の事業場における労働時間が事実と異なっていた場合でも、労働者からの申告等により把握した労働時間によって通算していれば足りるとされています。
出典:厚生労働省 医師の働き方改革に関するFAQ
-
各医療機関の管理者が、当該医師の自己申告等により労働時間を把握・通算した上で実施の責任を負うこととなります。
勤務間インターバルについては、主たる勤務先が副業・兼業先の労働も含めて、事前にこれらを遵守できるシフトを組む対応が求められます。代償休息をどちらの医療機関で取得させるかは、常勤・非常勤といった雇用形態も踏まえ、医療機関間で調整する必要があります。
出典:厚生労働省 医師の働き方改革に関するFAQ
-
いずれかの医療機関で面接指導が実施され、その面接指導の結果が当該医師の勤務する医療機関に提出されれば、他の医療機関で重ねて面接指導を実施する必要はありません。
どの医療機関で面接指導を実施するかは、各勤務先の医療機関で適用される水準や常勤・非常勤といった雇用形態等を踏まえ、あらかじめ医師と各勤務先医療機関が相談の上で面接指導実施先を決めておくことが望ましいです。
なお、面接指導の結果に基づく就業上の措置や複数医療機関の時間外・休日労働時間を通算して月 155 時間を超えた場合の就業上の措置については、当該医師を雇用する各医療機関の管理者が実施する必要があります。一方で、当該医師の勤務形態や長時間労働の要因となっている事項等を確認した上で、連携して実施することも可能です。
出典:厚生労働省 医師の働き方改革に関するFAQ
働き方改革における医師の労働時間の削減
複数主治医制の導入、医療従事者や医師事務作業補助者など他スタッフへのタスク・シフティング、ICT機器の導入による効率化など、医師の労働時間を削減するための手法はさまざまです。画一的な正解はなく、自院の医療機能、規模、現状にあった取り組みが求められます。 ここではタスク・シフティングに焦点を当て、厚生労働省の通知により明記されているタスク・シフト/シェアが可能な業務の具体例を一部紹介します。
タスク・シフト/シェアが可能な業務の具体例
看護師
- 特定行為(38 行為 21 区分)の実施
- 事前に取り決めたプロトコールに基づく薬剤の投与、採血・検査の実施
- 救急外来における医師の事前の指示や事前に取り決めたプロトコールに基づく採血・検査の実施
- 血管造影・画像下治療(IVR)の介助
- 注射、採血、静脈路の確保等
- カテーテルの留置、抜去等の各種処置行為
- 診察前の情報収集
助産師
- 院内助産
- 助産師外来
薬剤師
- 周術期における薬学的管理等
- 病棟等における薬学的管理等
- 事前に取り決めたプロトコールに沿って行う処方された薬剤の投与量の変更等
- 薬物療法に関する説明等
- 医師への処方提案等の処方支援
- 糖尿病患者等における自己注射や自己血糖測定等の実技指導
出典:厚生労働省「現行制度の下で実施可能な範囲におけるタスク・シフト/シェアの推進について」
・関連記事
医師の働き方改革を後押しする「タスク・シフト/シェア」とは
タスクシフト・シエア、医師の7割が「業務負担軽減に効果あり」
199床に薬剤師11人!タスクシフトで経営改善&離職率低下
病院における「医師の働き方改革」の好事例
仁寿会加藤病院(島根県):変形労働時間制の導入で、医師の有休取得率の向上を促進
仁寿会加藤病院は、島根県邑智郡川本町の地域医療を支える機能強化型在宅療養支援病院です。人口約3000人、高齢化率45%という厳しい外部環境の中、医師の働き方改革に注力しました。1ヶ月単位の変形労働時間制を導入することで、医師が休日をつくりやすい体制を整備。医師の有休取得率は安定して70%を超えており、「プラチナくるみん」「健康経営優良法人2021」など数々の外部認定を受けています。
・関連記事
【前編】24時間365日患者を見守る在宅療養支援病院が取り組む“医療人も地域も元気になれる”働き方改革とは? ─仁寿会加藤病院
【後編】24時間365日患者を見守る在宅療養支援病院が取り組む“医療人も地域も元気になれる”働き方改革とは?─仁寿会加藤病院
函館五稜郭病院(北海道):部下が上司を評価!“管理職の意識改革”で医師の働き方改革を推進
北海道道南地域の高度急性期医療を担い、地域がん診療連携拠点病院などの認定を受ける函館五稜郭病院。同院は「医師の働き方には管理職の考え方が大きく影響している」という考えから、管理職の意識改革に着手しました。部下が上司を20項目×5段階で評価する「上司評価シート」などを通じて、部署ごとの休みの取りやすさや世代間の意識のギャップを可視化し、働きやすい病院風土の醸成を進めました。
・関連記事
【前編】管理職の意識改革、人事管理、IT活用、三位一体で取り組む働き方改革-函館五稜郭病院
【後編】管理職の意識改革、人事管理、IT活用、三位一体で取り組む働き方改革-函館五稜郭病院
公立学校共済組合 東海中央病院(岐阜県):職種の垣根を越えたチームで時間外労働を削減
東海中央病院は岐阜県各務原市および周辺地域の二次医療機関として活躍する332床の急性期病院です。同院は、2017年に医師・看護師・メディカルスタッフ・事務職など職種の垣根を越えた「医療勤務改善委員会」を立ち上げました。医師はもちろん、同院のすべて職員の働きやすい職場環境をめざして「超過勤務の改善と年次休暇取得の促進」「福利厚生などの制度周知」「人事評価の充実」に取り組みました。
・関連記事
職種の垣根を越えたチームが、超過勤務が常態化する職場環境にメスを入れた──公立学校共済組合東海中央病院 日比健志副院長
倉敷中央病院(岡山県):24時間体制の救急を無理なく回すシフト制や医療情報のDX化
岡山県倉敷市にある倉敷中央病院は2023年に創立100周年を迎えた民間総合病院です。病床数は1,172床で、地域の急性基幹病院の役割を率先しています。24時間365日体制を維持するために「チーム医療」の体現を目指し、「救命救急センターにおける研修医のシフト制・医師の3交代制」「医療情報のDX化」などに取り組み、一定の手応えを感じ始めています。
・関連記事
24時間体制の救急を無理なく回す倉敷中央病院の働き方改革
高槻病院(大阪府):患者の状態に合わせてタスク・シフト/タスクシェアを実践
大阪府高槻市にある高槻病院は、小児周産期から救急、がん診療まで対応している477床の一般病院です。同院は、職員同士のタスク・シフト/タスクシェアを仕組み化することに積極的に取り組んでいます。特に「総合内科の立ち上げ」や「診療看護師の導入」は平均在院日数の短縮、他科の年間手術件数増加といった好影響があったと言います。
・関連記事
タスクを分け合い高パフォーマンスを維持する高槻病院の働き方改革
医師の働き方改革のコストだけに囚われず、ベネフィットに目を向ける
これまで医師の働き方改革について網羅的に説明してきました。医師の働き方改革は、さまざまな提出書類の準備、評価センターの受審、労働時間の把握、削減の取り組みなど、時間もお金もかかる大変な取り組みです。しかし、その大変さに囚われるのではなく、働き方改革の先にある未来の利益にも是非目を向けてください。
医師の働き方改革に取り組むことは、「医師の生産性の向上」「ヒヤリハットや医療過誤の減少」「医師の離職率の低下」「採用力の向上」などさまざまなメリットをもたらす可能性があります。
「医師の働き方改革について何から手を付けていいかわからない」「どんな取り組みをすれば医師の労働時間を減らせるか相談したい」など、医師の働き方改革に関して疑問やお悩みがある方は、お気軽にエムスリーキャリアまでご相談ください。病院経営支援のプロフェッショナルがご相談を承ります。
【PR】医師の働き方改革.com―医師の働き方改革のお困りごとをワンストップで解決
医師の働き方改革ご担当の院長・事務長・採用担当者様へ
医師の働き方改革は全施設が対象/2024年4月までに確実に対応が必要です。
エムスリーキャリアは医師の働き方改革にまつわるさまざまな情報を、動画や記事を通して閲覧・収集できる総合情報プラットフォーム「医師の働き方改革.com」を提供しております。
「ご契約いただくと、「医師の働き方改革」に関するご相談を受け付けるオンライン窓口「ほっとらいん」をご利用いただけます。
個別に、どんな質問でも、無制限にご利用いただけるため、1対1でのサポートが可能です。この機会にぜひお問い合わせください。