少子・高齢化を背景にニーズが高まる総合診療医。新専門医制度でも基本領域に加えられるなどその育成が急務となっています。一方で、「キャリアが見えない」「科として浸透しておらず存在感が弱い」などの声もあるのが現状です。沖縄県立宮古病院(276床)で総合診療科の立ち上げに携わり、患者数の倍加など経営面でも大きく貢献した島袋彰先生は「病院への貢献度を可視化することが重要」と語ります。現在は関東労災病院で医療マネジメントフェロー職として病院経営を学ぶ同氏に、いかにして総合診療科を成長させたか聞きました。
新科立ち上げというチャレンジを支えた思い

─総合診療科立ち上げという挑戦の背景には、どんな思いがあったのでしょうか。
私自身が沖縄出身ですし、離島医療に携わってきたそれまでの経験から、幅広い疾患に対応し患者さんの背景まで汲みとる──“人”を診る総合診療医のニーズを感じました。また、人材も設備も不足している状況下では、「限られたリソースでいかに医療の質を改善・管理するか」を意識させられる局面も多かった。人材管理や組織力強化、経営分析といったマネジメント的な視点の重要性を痛感していたんです。新科立ち上げは、自分の中の課題感に向き合うチャンスでした。
―総合診療科は、他科との関わりも強い上に、診療体制が病院によっても大きく違う印象です。
そうですね。だから、なんとしても院内で受け入れてもらいたいと考えていました。そのためには、「これだけ病院に貢献していますよ」と証明する必要があります。つまり、総合診療科立ち上げによる医療の質の変化を計測すればいい。しかし、勉強不足もありすぐには難しいと感じました。そこで、患者数や入院期間、収益など、経営につながる指標で示すことにしました。
─具体的にはどういった取り組みを行ったのですか。
2015年に宮古病院(下図参照)へ入職し、まずは診療体制が変わりました。それまで外来は、呼吸器内科や循環器内科といった内科系の医師が、自分の外来の傍ら、紹介状なしの患者さんを持ち回りで担当していました。それを、初診の患者さんはすべて総合診療科でファーストタッチを引き受けるようにしたんです。入院も、一般的な疾患については、まずうちのチームが診るようにしました。

提供:島袋彰氏
もう少し具体的に言うと、患者さんの75%は肺炎・脳梗塞・急性心不全・尿路感染症・喘息の5疾患で占められていました。こうしたcommonな疾患に関しては、総合診療科で診て臓器専門医の負担軽減を図ったのです。実際、うちのチームで診療した患者さんの85%は自科完結していましたね。時にはAIDSや肺結核、神経疾患など比較的稀少な疾患を診ることもあります。単に他科へ振り分けるのではなく、疾患領域にとらわれず患者さんを診ることのできるチームを目指しました。
─当初、院内外からの反応はいかがでしたか。
看護師や連携先の医療機関からは概ね好反応でした。入院に関しては受け入れ先が変わるだけですし、外来もまず誰に声をかければいいのかわかりやすくなりましたから。
一方、医師の間では「自科への紹介が減るのでは」「診療のスピード感が落ちるのでは。直接自科を受診してくれたほうが早い」と懐疑的な意見もありました。
日本はフリーアクセスだから、患者さんが自由に医療機関・科目を選ぶことができるけれど、必ずしも毎回適切な科を受診するとは限りません。総合診療科が入り口になることには意味があるのですが、そういったゲートキーパー的な役割がまだあまり認知されていなかった点に、課題があったように思います。

ただ、一部ではそういった声もあったものの、現場は全体的にオーバーワーク気味だったので自分の業務量が減るならウェルカム、という医師が多かったです。病院への貢献度が認識されていくとともに、懸念の声もなくなりましたね。
3年間で退院患者数400人→1000人を実現
─チームの体制はどのようになっていたのでしょうか。
私を含めた指導医2名と家庭医療後期研修医、他院から短期研修で来ている内科後期研修医がチームの主力でした。前年からスタートしていた家庭医療後期研修プログラムが口コミで広がり、2015年には短期も含め前年比5名増、計6名の後期研修医がきてくれました。さらに2016年には8名までに増え、診療のキャパシティーが一気に上がった。結果、総合診療科の退院患者数は2014年度の約400人から2016年度には約1000人へと2.5倍に増えました(下図参照) 。
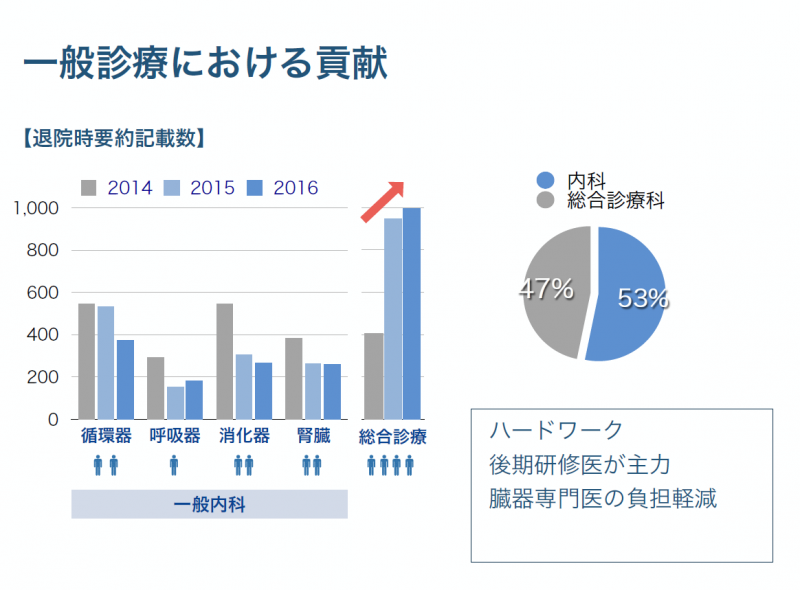
提供:島袋彰氏
─患者数以外で、病院への貢献度を示すために工夫された点はありますか。
特に注力したのは退院支援です。総合診療科では手術も麻酔もない症例が多いので、診療単価は決して高くありません。収益で貢献するには、とにかく回転率を高めて患者数を増やすしかない。間口を広げることはもちろんですが、後が詰まらないよう退院支援をしっかり行う必要がありました。
そこで、2016年に退院支援チームを結成し、活動を始めました。患者さんが入院した段階から地域連携室などと連携し、治療と同時並行で退院準備を進めたんです。その一環で、退院困難患者についての多職種カンファレンスにも参加しました。MSWや退院支援看護師、病棟看護師といった他職種が、どんな点で困っているのかを把握したかった。興味深かったのは、互いに顔見知りで電子カルテでも多くを共有しているにもかかわらず、実は職種間で情報が分断されていた点です。たとえば、リハビリのスタッフは電子カルテを見て「この患者さんのADLだと在宅復帰は難しいだろう」と考えているのに、病棟の看護師はそのことを全く把握していない、というケースが往々にしてあります。
事実ベースのデータはあっても、そのデータをそれぞれの専門家がどう解釈しているのか、情報を統合するプロセスがない。言い換えれば、みんなで情報共有しながら「あーだ、こーだ」と言い合える場が実はあまりないんです。本当に大事な情報は互いの会話の中にある、というのは大きな気づきでした。

科目、職種…様々な領域を越えて、よりよい医療を
─その他、収益面で貢献するために取り組んだことはありますか。
算定の抜け漏れが起きないよう、事務のスタッフともすりあわせながら、総合診療科の入院患者については可能な限り自分でコーディングを行うようしました。また、医療資源を効率的に分配するため、DPC分析ソフトを使って包括評価分を他院と比較・分析していましたね。投薬や注射といった項目別に、優良病院やハイコスト病院の平均額と自院の額を比較してみると、どこにコストをかけすぎているのかが見えてきます。分析結果をもとに、頻度の高い入院疾病に対する診療プロトコルも作成しました。
─退院支援チームのお話といい、疾患領域だけでなく職種の壁も超えて活動を展開されていたのですね。
以前、県内の離島診療所で勤務していたときは島に自分しか医師がいませんでした。看護師や事務スタッフも一人ずつしかいない。診療以外の業務も当たり前にやっていた経験が活きたのかもしれません。
こうした施策の結果、総合診療科の診療稼働額は病院全体の10%を占め、内科に次いで2位という実績を出すことができました(下図参照)。医療の質を担保するだけでなく、経営面の成果に結びつけていったことが、院内で認められた大きな要因だと思います。
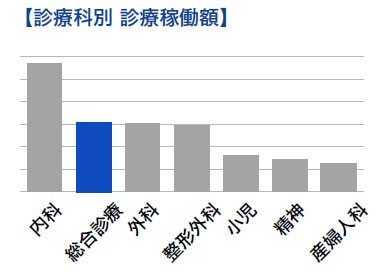
提供:島袋彰氏
─診療と収益、それぞれで病院に対する貢献度が証明されたことで、総合診療科のプレゼンスが高まったんですね。経営的な指標以外で、力を入れたことはありますか。
臨床医にとって、臨床研究やリサーチの成果を対外的に発信するのはとても大切なことです。私自身、研修医と共同研究を行い学会で発表しましたし、研修医単独でも様々な学会で発表を行っていました。
これは思わぬ効果も生みました。病院の医局の前にはそうしたアカデミックな成果が張り出されます。すると、視覚的に実績が把握しやすいからか、結果として院内でも総合診療科に対する認識が大きく変わっていった気がします。一種のリスペクトが生じるというか…。自分たちの取り組みを外部発信することは、対内的にも強いメッセージになると思います。
─多角的なアプローチで総合診療医のニーズや可能性を発信されていたんですね。
患者数や収益といった定量的な成果とアカデミックな成果の両軸で病院に対する貢献度を“見える化”したことで、院内外からの理解が深まりました。私自身、宮古病院での取り組みを通して、リーダーシップやチームビルディングについて学び、実践し、組織が変わっていく様を体感できた。臨床の枠にとらわれず、よりよい医療を患者さんに提供するためにはどうすればいいか、仕組みづくりに携わるやりがいを感じました。(後編につづく)
<取材:塚田大輔/文・写真:角田歩樹>
沖縄の離島で総合診療科を新設。2年で専攻医8人、病院の主力に成長したチーム運営









