人口5.4万人の離島にある沖縄県立宮古病院は2015年、総合診療科を立ち上げました。2年後には指導医2名と専攻医(後期研修医)8人が在籍し、診療稼働額は外科や整形外科を追い抜いて院内2位にまで成長。その立ち上げフェーズに携わったのが島袋彰氏です。現在は関東労災病院で医療マネジメントフェロー職として勤務する同氏に、総合診療科を立ち上げた理由や、初めて尽くしの新造チームをどのようにして成功に導いたのか聞きました。
飛行機で本島へ患者が流出…沖縄ならではの医師養成事情

─そもそもどういった経緯で、総合診療科を立ち上げることになったのでしょうか。
背景には、沖縄県の医療体制があります。沖縄の医師養成は、本島の県立中部病院(550床)が中心になり、研修の一環として、研修医を離島に送るシステムです。これは、沖縄県の医師供給を支えるシステムとして機能してきた反面、離島の病院は、人材を中部病院に依存している側面があったのです。
その弊害が2012年に宮古病院で出てしまいました。本島から宮古病院に派遣された医師が勤務を続けられなくなり、応援を依頼しないと診療体制を保てなくなってしまった。応援に頼っていると医師が週ごとに変わり、医療の質も担保できなくなってしまいます。これをきっかけに、当時副院長だった本永英治先生(現院長)が「派遣に頼っていては医師不足を根本的に解決できない。自分たちで医師を育てなければ」と2014年より総合診療医の研修プログラムをスタートされたんです。その立ち上げの責任者が、たまたまなのですが、私の初期研修時代からの同期で家庭医療指導医の杉田周一先生だった。指導医1名と後期研修医1名でのスモールスタートでした。
私は当時、石垣島の県立八重山病院で働いていたのですが、同様の課題意識を持っていました。キャリアを積み上げたい卒後4~6年目の若手医師にとって、離島の病院は施設認定もなく、専門医を取得する上でのメリットが少ない。特に臓器別専門医だと、離島では幅広い疾患を診る必要があるため専門領域に集中しにくいこともあり、医師が1、2年でターンオーバーしていたのです。ある年は肺がんの化学治療をできるが翌年はできない…といった具合に医療の質が年単位で変動してしまう。これでは地域住民からの信頼は得られません。実際、飛行機で移動してまで本島に通院する患者さんが非常に多かったんです。「ころころ医療提供体制の変わる病院よりは、本島で一貫して診てもらいたい」という患者さんの気持ちがあらわれていました。

ある意味、離島医療の運命とも言えるのかもしれませんね。それでも、医療レベルをある程度は安定化させたい。そのためには人材を定着させる必要があります。そんな折、自治医科大学の先輩でもある本永先生から声をかけてもらい、2015年より杉田先生と宮古病院で総合診療科を立ち上げると共に、総合診療医の育成にも携わることになったんです。
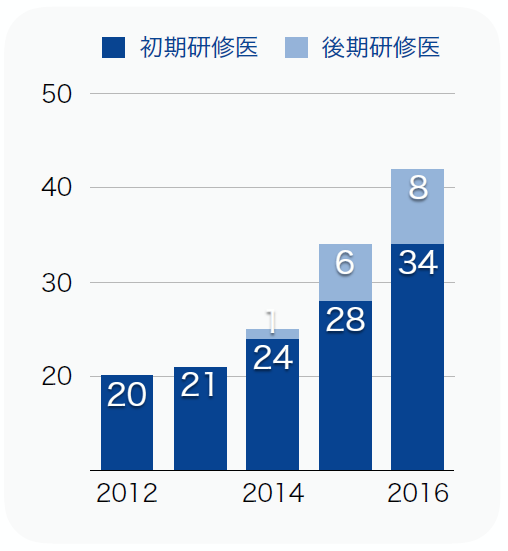
─沖縄ならではの医療事情があったわけですね。初の試みでありながら、立ち上げ1年目に後期研修医が6名、翌年には8名も在籍しています。なぜこれほど集まったのでしょうか。
提供:島袋彰氏
そうですね。沖縄は離島が多いため、もともとプライマリケアに重きを置いた教育がされていました。特に県立病院での研修の際は、「専門に特化するより、まずは一般的な疾患をきちんと診れるように」というメッセージを発信していたので、潜在的に総合診療医を志す層は一定数いたんだと思います。ただ、家庭医療専門医の養成環境がなかなか整っていかなかった。
そうした状況下で、宮古病院で家庭医療後期研修プログラムが立ち上がったという話が口コミで広がり、医師が集まってくれたのでしょう。その前年から杉田先生が養成環境の下地を整えてくれていたことも大きいと思います。
SNSも活用して、総合診療医のエッセンスを伝える
─ニーズはありながら育成環境がなかったとのことですが、総合診療医を養成する上でのポイントはどんなところでしょうか。
私自身は、診療でメディカルな側面と心理的・社会的な側面の両方から患者さんを捉える点に、総合診療医のアイデンティティがあると思っています。たとえば患者さんが処方薬を服用しない場合に、なぜ服薬できないかまで踏み込んで考える。場合によっては行政につなぐなどの支援を行う。その人を取り巻く背景や文脈まで汲みとる社会的な視点が求められます。そこが既存の病院研修ではカバーされていませんでした。

─8名の後期研修医に対し、2名の指導医でどのように教えていたのでしょうか。
宮古病院の研修では、ベッドサイド主義を貫くことで目線合わせをしていました。具体的に言うと、毎朝電子カルテを見ながら症例について細かなところまでみんなで討論して、その日の方針をがっちり固める。それから午前中いっぱい使って、40人くらいの患者さんを回診するんです。
こうした教育の弱点としては、その場で話したことが必ずしも記憶に残らないという点が挙げられます。そこで、回診で話した内容について、バックボーンやエビデンスもまとめてSNSに投稿し、研修医グループ内で共有するようにしました。最初のうちは毎日投稿していたので、3年間で700件くらいの蓄積になるでしょうか。指導医がそこまでするのは少し過保護だったかもしれません(笑)。でも、研修医たちはハードワークでしたし、活字で残すことで学習効果も高まる。いつか必要になったときにまた見て思い出せたらいいかなと思ったんです。カンファレンスの記録も簡単にまとめて共有していました。
─明文化することで、総合診療のエッセンスやチームの方針がしっかり共有されていったんですね。教育方針やチームの方向性についてはどのように決めていたのでしょうか。
チームについては本永副院長と杉田先生、私の三者で話し合うことが多かったです。ただ、将来的な展望というよりは、眼前の課題にどう対処するかという議題が多かったですね。当初は診療範囲も明確に定義していませんでしたし、定量的な目標に基づいてプロジェクトを進めていたわけではなかったので…。最初に限界を決めるのではなく、求められる役割をこなしながら現状分析して、徐々に診療のキャパシティーやチームの方向性を見定めていったという感じです。
手探りのプロジェクトは、現場と上層部の連携がキモ
─新しいプロジェクトだと、まずは目標設定を考えがちだと思いますが…。
総合診療医育成の経験者はいませんでしたから、誰も行き先を知らないんです。「こうやってここに行こう」と示されている道はなくて、自分たちで考えて動いてみるしかなかった。
今思うと、いわゆるボスマネジメント(※)が自然と身につく状況でした。本永先生がおおらかな方であったことも大きいと思います。私はある程度現場で話し合って、自分なりのソリューションを持ってから本永先生のところに相談に行くことが多かったのですが、先生は私たちの意見を聞いた上で要所ではご自身が動くという風に、現場の裁量を認めつつフォローしてくださった。先述した退院支援(前編を参照)の活動に際しても、各部署に「こんな取り組みをしませんか」とお願いに行く際は一緒にいくつかの部署を回ってくださいました。
※一般的なマネジメントの概念とは逆に、部下から上司に対し能動的・戦略的に働きかけ、よりよい上司とのコミュニケーションや環境づくりによって仕事の目的達成を目指す手法

出身大学やプライマリケアという共通したベースを持っていたこともあり、現場の方向性に対して非常に理解を示してくださった点は恵まれていたなと感じます。また、本永先生は宮古島のご出身で、地域で影響力のある方々とも横のつながりがあり、そのネットワークは大きな強みになりました。おそらく立ち上げ当初は院内外から様々な逆風もあったと思うのですが、私たちが現場に専念できるよう配慮してくださっていたのではないか、と今になって感じます。現場と上層部の両輪がうまく噛み合っていたからこそ、あそこまで領域横断的に活動することができたのではないでしょうか。
─現場間でも、また経営層に対しても、方向性をしっかり共有できたことが取り組み成功のカギだったんですね。今後の展望についてはどのようにお考えですか。
これまで離島医療に携わってきた経験から、あらゆるバウンダリー(=境界)を超えていくという意味で、総合診療とマネジメントの親和性の高さを感じました。現在は関東労災病院で医療マネジメントフェロー職として勤務し、臨床の傍ら、病院経営を学んでいます。たとえば経営戦略会議への参加を通して病床機能転換やDPC分析について学んだり、入退院支援や人材育成といったプロジェクトにも携わったりしています。
また、慶應大学の大学院やビジネススクールなどで病院経営・医療政策について吸収している真っ最中です。数年以内に海外で本格的にマネジメントを勉強し、ゆくゆくは地域の医療政策などより俯瞰的な立場からも、日本の医療に関わってみたい。日本の各地にある「医療の谷間」に経営×教育で恩返しできたらというのが夢ですね。
<取材:塚田大輔/写真・文:角田歩樹>
「総合診療の貢献を証明したい」新入院患者数1000人超に倍加させた、ある医師の奮闘








