先日、読者の方から入院時支援加算と入退院支援加算について、とても良い質問をいただきましたので本稿で取り上げてみたいと思います。この2つの用語は似ているので、番号をつけて解説していきます。
入退院支援加算をさらに絞った入院時支援加算
質問内容の趣旨は次のとおりです。
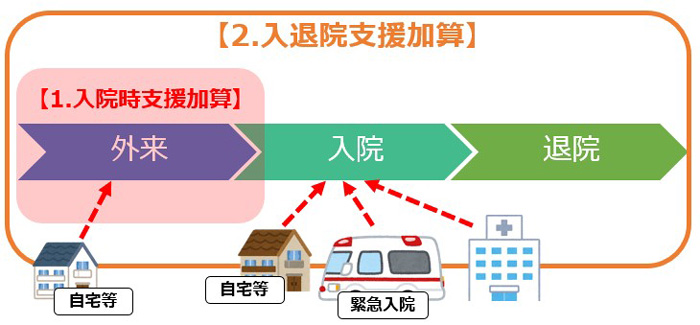
【1.入院時支援加算】は“予定入院”を対象とし、【2.入退院支援加算】を算定していることを条件においている。しかし、【2.入退院支援加算】の対象条件に“緊急入院”があり、算定要件が矛盾しているのではないか・・・という疑問です。
2018年度改定で新設された【1.入院時支援加算】の算定要件を見ると、以下の通り、【2.入退院支援加算】の注7に指定されています。
A246 入退院支援加算(退院時1回)
注7 別に厚生労働大臣が定める施設基準に適合しているものとして地方厚生局長等に届け出た保険医療機関に入院している患者であって別に厚生労働大臣が定めるものに対して、入院前に支援を行った場合に、入院時支援加算として、200点を更に所定点数に加算する。参考:【2.入退院支援加算】の対象になる患者(退院困難な要因)
ア 悪性腫瘍、認知症または誤嚥性肺炎等の急性呼吸器感染症のいずれか
イ 緊急入院
ウ 要介護状態であるとの疑いがあるが要介護認定が未申請(主に65歳以上)
エ 家族または同居者から虐待を受けている又はその疑いがある
オ 生活困窮者
カ 入院前に比べADLが低下し、退院後の生活様式の再編が必要(必要と推測される)
キ 排泄に介助を要する
ク 同居者の有無に関わらず、必要な養育または介護を十分に提供できる状況にない
ケ 退院後に医療処置(胃瘻等の経管栄養法を含む。)が必要
コ 入退院を繰り返している
サ その他患者の状況から判断してアからコまでに準ずると認められる
※参考は厚労省資料を基に編集部で編集この一文の中で特に重要なのは、入院前に支援を行うことと、【2.入退院支援加算】:注7に設定された加算である、ということ(【2.入退院支援加算】が算定できる条件下でさらに加算される)。前者は予定入院、後者は、【2.入退院支援加算】の算定患者に限定されているのはもちろん、その中でもさらに限られた患者(施設基準と厚生労働大臣が定めるものを満たす場合)に絞られています。
厚生労働大臣が定めるもの(患者)とは、次の2項目です。一見、前述と同じ条件のように見えますが、【1.入院時支援加算】では予定入院の条件として、転院を除く“自宅等”からの入院に限定されています。
告示3 基本診療料の施設基準等
35-6入退院支援加算の施設基準等
(8)入院時支援加算に規定する厚生労働大臣が定めるもの
イ 自宅等から入院する予定入院患者(他の保険医療機関から転院する患者を除く。)であること。
ロ 入退院支援加算を算定する患者であること。ここまで読み込むと、対象はかなり絞られたことがわかります。
重要なポイントは、【1.入院時支援加算】が入院前支援を評価するものでありながら、退院支援を条件とした【2.入退院支援加算】に含まれ、縛られている点です。
「自宅等から入院」に透けて見える思惑
ここを理解するためには、【2.入退院支援加算】の目的(狙い)を知る必要があるでしょう。簡単にまとめると「早期に住み慣れた地域で療養や生活を継続できるように、入院早期より退院困難な要因を有する患者を抽出することを評価」するもので、入院直後から素早く退院支援を始めるということが目的になります。これは、見方を変えると救急車で運ばれた「緊急入院」を前提としている可能性が高いのです。
なぜなら、予定入院であれば、入院を予約した段階、つまり「外来の時点」から退院に向けた支援を行えるはずだからです。
しかし、読者の皆さんもご存知のように、入院前から退院計画を進めるのは、かなりハードルが高いです。たとえば、治療面ではクリニカルパスを整備することになりますが、地域連携を視野に置いた機能分化をするならば、地域の医療機関を巻き込んだ脳卒中連携パスのように、高度なチーム医療の推進も関係してきます。
2018年度改定が実現しようとしているのは、「地域包括ケアと在宅医療の推進」なので、上記の条件にある「自宅等から入院する」とした、“在宅を視野に入れた退院支援の推進”という一面が見えてきます。
こうした背景を鑑みると、今回のご質問にあるように【2.入退院支援加算】において緊急入院を対象に置きながらも、新たな【1.入院時支援加算】で外来時からの退院支援を推進させていく方向性が見えてきます。中でも、自宅等から入院する予定入院患者へ絞り込んだ、厚生労働省側の狙いがよくわかるのではないでしょうか。
【関連記事】
・【連載一覧】診療報酬請求最前線
・新設「入院時支援加算」で備えるべきことは?2018改定の入退院支援―診療報酬請求最前線
・【地域連携室編】地域包括ケア病棟導入ドキュメント 特徴がない病院を、何でも相談できる病院に変える―医療法人社団愛生会 昭和病院【著者プロフィール】須貝和則(すがい・かずのり)
国立研究開発法人 国立国際医療研究センター医事管理課長/診療情報管理室長、国際医療福祉大学院 診療情報管理学修士。1987年、財団法人癌研究会附属病院に入職後、大学病院や民間病院グループを経て現職。その間、診療情報管理士、診療情報管理士指導者などを取得。現在、日本診療情報管理士会副会長、日本診療情報管理学会理事、医師事務作業補助者コース小委員会 委員長などを務める。
【無料】病院経営事例集メールマガジンのご登録
病院長・事務長・採用担当者におすすめ

病院経営事例集メールマガジンでは、以下の情報をお届けします。
- 病院経営の参考になる情報
エムスリーグループのネットワークをいかし、医療機関とのコミュニケーションを通じて得た知見をお知らせします。 - セミナー情報
医師採用など、病院経営に役立つ知識が学べるセミナーを定期開催しています。