
医療介護CBnews記者 兼松昭夫
新たな専門医制度が2018年度から始まるのに先立ち、専攻医希望者による一次登録の受け付けが11月15日午後6時に締め切られました。ここで研修先が決まらない希望者のために、年末には二次登録が始まります。専門医研修の期間は診療領域によって異なりますが、3年後の2021年には、新たな制度で養成された専門医たちが誕生し始めます。
専門医の資質を一層向上させ、それによって良質な医療の提供につなげるのが新制度の狙いで、2018年度にスタートすることが決まっています。本来は2017年度からスタートするはずでしたが、1年延期されました。背景にあったのは、新制度に切り替わることで、都市部以外の病院で医師の確保が一層難しくなりかねないという現場の強い危機感です。
新たな制度づくりをめぐる紆余曲折を振り返りました。
基幹病院、プログラムに趣向さまざま
新たな養成制度では、これまで各学会が主導してきた専門医の認定を、2014年に立ち上がった第三者機関の「日本専門医機構」に一本化し、従来の18の基本領域に「総合診療専門医」を加えます。専攻医はそれら19の基本領域と、より細分化されたサブスペシャルティーの領域でそれぞれ専門医の資格の取得を目指すという、2段階制です。
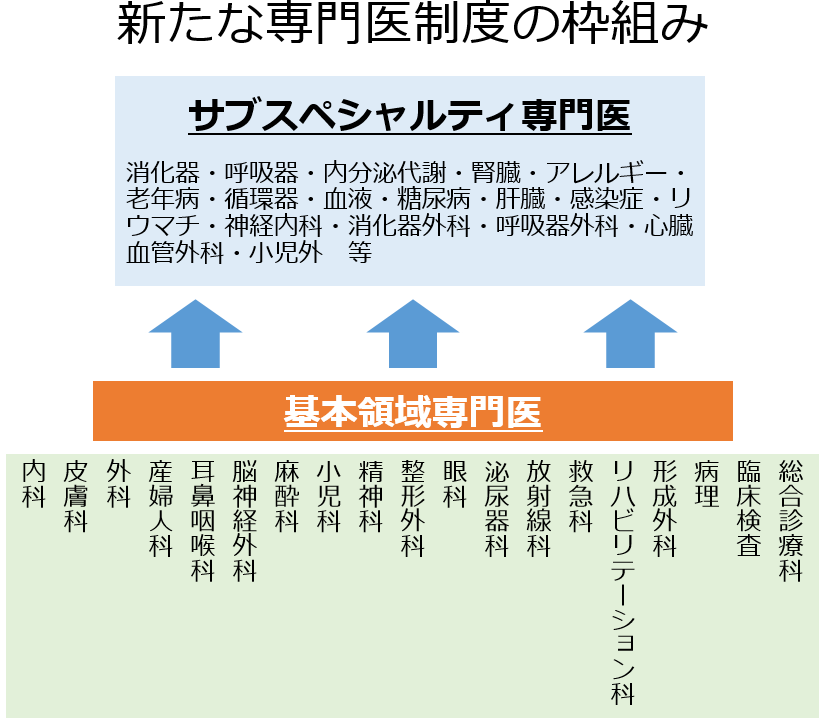 日本専門医機構の資料を基に作成
日本専門医機構の資料を基に作成
専攻医は、複数の基本領域の専門医資格を同時に取得することはできません。しかし、例えば麻酔科や脳神経外科の専門医が、臨床検査やリハビリテーションの領域でも専門医の資格を取得することは可能です。さらに機構では、基本領域とサブスペシャルティー領域の専門研修を並行して受けることも、専門医の質担保を条件に認める方針です。
専門研修プログラムは領域ごとの学会が決めた基準に沿って専門研修基幹病院が作り、専攻医たちは基幹病院と連携病院を回り、経験を積みます。
優秀な医師を一人でも多く集めようと、基幹病院はプログラムに趣向を凝らしています。例えば大阪赤十字病院(大阪市天王寺区)のプログラムは「大阪スペシャルミックス病院群外科専門研修プログラム」という、関西らしいとても印象的な名称です。DPC病院II群として知られる田附興風会医学研究所北野病院(同市北区)など8病院が連携病院に名を連ねました。高難度のものを含め、年7,000件の手術を外科系学会のデータベース「NCD」に登録しているといい、手術症例を経験するのに「極めて恵まれた環境」を強調しています。
一方、がん研有明病院(東京都江東区)の「がん研病理専門研修プログラム」では、常勤の病理専門医10人という「豊富な人材」を前面に出しました。日本でトップクラスの症例数を誇る体制の下、最先端の知見や治療法に触れられるのが売りで、「国際的に通用する人材の輩出も視野に入れた内容」としています。年間スケジュールを見ると、7月には納涼会が開かれるようで、楽しそうです。
新制度ができるまで:「専門医制度の乱立」が背景に
新制度の骨格を固めたのは、大学病院の関係者や患者代表らによる厚生労働省の「専門医の在り方に関する検討会」でした。
検討会が2013年4月にまとめた報告書では、従来の専門医制度が患者にとって「必ずしも有用な制度になっていない」などと指摘しています。
さまざまな学会の専門医制度が乱立して全体の統一性が薄まり、専門医の質を担保できるのか疑わしいものまで出始めたことが背景にあります。そこで新制度では、学会から独立した機構による認定に一本化してこうした課題の解消を目指します。それによって専門医の質を底上げしようというのです。
また、新たに誕生する総合診療専門医は、症例数が多い病気を幅広くカバーし、継続的・全人的に医療を提供します。従来の専門医がその領域のスペシャリストを志すなら、総合診療専門医は、医療のジェネラリストというイメージでしょうか。
担当学会がないため、カリキュラムは機構がまとめました。3年にわたる総合診療科の研修期間を内科に1年、救急と小児科に3カ月ずつ、総合診療1と2に6カ月ずつ充て、残り6カ月も総合診療1と2に充てることを勧める内容で、在宅医療にも従事できる医師の養成を目指します。
新制度ができるまで:日医・四病協が「待った」
機構は2014年7月、専攻医を受け入れる基幹病院の基準などを盛り込んだ新制度の整備指針をまとめました。この段階では2017年度のスタートを想定していましたが、新制度はその後、紆余曲折をたどります。
日本医師会は2016年6月7日、日本病院会などの「四病院団体協議会」と合同で記者会見を開き、新制度への移行によって指導医や研修医の偏在が起こらないかどうかを早急に精査し、もしも懸念が残るならスタートを延期するよう提言。さらに、新制度をめぐる議論の透明性や説明責任が確保されるよう機構のガバナンスの抜本見直しも求め、翌年4月のスタートに「待った」を掛けました。
機構の整備指針では、十分な経験を積んだ指導医の配置や一定の症例数の確保などを基幹病院に求めていました。背景にあったのは、こうした基準が厳し過ぎるという医療現場の強い反発です。都市部の大病院しか基準をクリアできなければ、指導医や専攻医がこうした病院に集中しかねません。日医と四病協は合同会見で、これによって医師の地域偏在が一層深刻化することへの危機感を表明しました。
すると、これと同じ日、今度は塩崎恭久厚生労働相(当時)が日医・四病協の提言の「趣旨を十分理解する」とする談話を早速出し、機構側に改善を促しました。
新制度のスタートまで1年を切ったタイミングでの異例の展開は大きく報道されます。四面楚歌の機構側は2016年7月、日医や病院団体の幹部らを執行部に加えた新体制で再スタートし、新たに就任した吉村博邦理事長が同月、新制度開始の1年延期を表明しました。
機構、不都合あれば「毎年見直す」
整備指針は結局、2回にわたり書き換えられ、2017年6月の最新版では、研修先が大学病院に偏らないよう市中病院を「重要な研修拠点」と位置付けたほか、専門医の資格をすべての医師が取らなければならないものではないことを明記しています。
さらに、整備指針の運用細則では、専攻医が大都市に集中するのを防ぐため、東京、神奈川、愛知、大阪、福岡の定員について、過去5年間の専門医の採用実績の平均値を原則として超えないように調整する方向性を打ち出しました。それでも地域医療に“不都合”が生じたら、医師数が減少している外科、産婦人科などを除き、「年次で調整するとともに、仕組みを毎年見直す」という念の入れようで、新制度がスタートした後も機構側の気苦労は続きそうです。
提供:医療介護CBnews
・新内科専門医研修制度について、いま研修医2年次が考えていること










